כאבי רגליים הם תופעה נפוצה בקרב חלקים נרחבים באוכלוסייה. כאבי רגליים יכולים להיווצר עקב גורמים רבים – החל מפציעות פתאומית הנגרמות על ידי טראומה או תנועה לא נכונה, עומס יתר הנובע מפעילות מאומצת, מבנה אנטומי לא תקין, ועד לשחיקה ארוכת שנים.
במאמר זה נסקור בקצרה את מבנה הרגליים ונפרט על חלק מהגורמים המרכזיים לכאבי רגליים ואופן הטיפול בהם.
למרכז פיזיותרפיה צהלה נסיון רב באבחון כאבי רגליים ובניית תכנית טיפול מתאימה.
מבנה הגפה התחתונה
כאשר אנו מסתכלים על מבנה גוף האדם אנחנו מתייחסים לרגל כחלק מקומפלקס מורכב יותר הנקרא הגפה התחתונה, כאשר רוב הבעיות ברגליים יערבו יותר מחלק אחד בגפה התחתונה.
הגפה התחתונה בנויה מ 5- חלקים מרכזיים:
- חוליות הגב התחתון: חמש החוליות התחתונות של עמוד השדרה, אשר מהוות מקור לשרירים ועצבים של הגפה התחתונה.
- האגן: כולל את עצם הזנב ועצם האגן (Ilium), מהווה בסיס אחיזה ,לשרירים הקשורים בייצוב ובתנועת הגפה התחתונה.
- הירך: מוגדרת בין מפרק הירך ועד למפרק הברך, בעלת עצם אחת ארוכה ועצם קטנה (הפטלה/פיקה) אשר מהווה מקור לשרירים המניעים את הגפה, משמשת כמנוף לתנועת הרגל, להעברת ולבלימת כוחות הפועלים על הגפה התחתונה.
- השוק: החלק שנמשך ממפרק הברך ועד למפרק הקרסול, בעלת 2 עצמות. בעל אופי תפקודי דומה לירך.
- כף הרגל: מתחילה מפרק הקרסול ועד לקצות הבהונות – מבנה מורכב בעל 24 עצמות, עם חשיבות רבה בתנועת הגוף במרחב, בבלימת זעזועים ובהקניית יציבות לכל מבנה השלד.
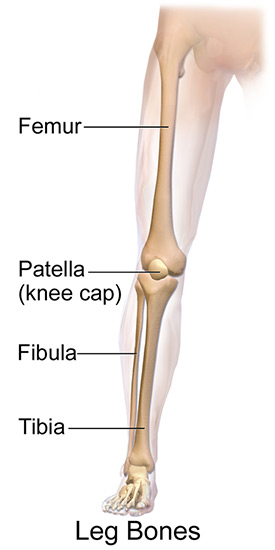
מבנה הגפה התחתונה, BruceBlaus. When using this image in external sources it can be cited as:Blausen.com staff (2014). "Medical gallery of Blausen Medical 2014". WikiJournal of Medicine 1 (2). DOI:10.15347/wjm/2014.010. ISSN 2002-4436., CC BY 3.0, via Wikimedia Commons
הגפה התחתונה בכללותה כוללת סוגים שונים של רקמות כגון: סחוס, רצועות, שרירים וגידים המקבלים אספקת אנרגיה וחמצן מהעורקים הרבים ומופעלים על ידי העצבים הפריפריים. כמו כן, ישנן מערכות כגון מערכת הלימפה ומעטפות (פאשיות) אשר מסייעות לשמור על מבנה ותפקוד תקין של הגפה. כל המרכיבים הללו מתפקדים ביחד כדי לשאת את משקל הגוף, לאפשר תנועה ויציבות ותפקוד תקין של הגפה.
גורמים נפוצים לכאבי רגליים
לאחר סקרנו את המרכיבים השונים של הגפה התחתונה, ניתן להבין שיתכנו מגוון של ליקויים אשר עלולים לגרום לכאבי רגליים. להלן מספר דוגמאות נפוצות.
אוסטאוארטריטיס – דלקת מפרקים ניוונית
אוסטאוארטריטיס – דלקת פרקים ניוונית, הינה בעיה כרונית, פרוגרסיבית, של המפרק. מצב זה מתאפיין בשחיקה של הסחוס המפרקי (הייליני), עיווטים של העצם התת־סחוסית וגירוי דלקתי של רקמות מסביב למפרק הפגוע.
מצב זה נפוץ יותר בקרב מבוגרים ומופיע בעיקר מעל גיל 45 . שני שליש מהאנשים מעל גיל שבעים צפויים לסבול מאוסטיאוארטריטיס בדרגת חומרה זו או אחרת, בשכיחות גבוהה יותר בנשים. גורמי סיכון לפתח אוסטאוארטריטיס הם בראש ובראשונה מבנה המפרק ונטיה גנטית. גורמים נוספים הינם עודף משקל פעילות גופנית באינטנסיביות קיצונית וחולשת שרירים העלולה לגרום לתנועת מפרק לקויה.
בגפה התחתונה ניתן לראות אוסטאוארטריטיס במספר מפרקים נפוצים וזאת עקב העומס הרב שמופעל על המפרקים. מפרק הברך ומפרק הירך הם השכיחים ביותר לפתח אוסטאוארטריטיס בשל גודל המפרק, הכוחות והמנופים הפועלים עליו. בשכיחות נמוכה יותר נראה התפתחות של אוסטאוארטריטיס במפרק הקרסול ובשכיחות נמוכה אף יותר, באזורים שונים של כף הרגל.
בתחילת התהליך הכאב עשוי להופיע בעיקר לאחר מאמצים ממושכים, שינויי תנוחה לאחר ישיבה עם ברך כפופה ועלול לכלול נוקשות בתחילת תנועה לאחר מנוחה ממושכת. אולם ככל שהמחלה תתקדם הכאב יופיע גם במצבי מנוחה ואף במספר מפרקים בו זמנית.
הטיפול השמרני יכלול תרגילי פיזיותרפיה במטרה לחזק את השרירים התומכים באזור, להפחית את עוצמת הכאב, להגדיל את טווח התנועה לשפר את השליטה המוטורית בתנועת המפרק ועל ידי כך להאט את קצב התקדמות המחלה ושחיקת המפרק.
במידת הצורך ישולב גם טיפול תרופתי להפחתת הכאב, תרופות נוגדות דלקת ולעיתים הזרקות תוך מפרקיות של חומרים נוגדי דלקת ומסככים (סטרואידים, פלזמה עשירה בטסיות דם, חומצה היאלורונית) לאזור הפגוע.
הטיפול השמרני יעיל ברוב המקרים, אולם במקרים בהם המחלה בשלבים מתקדמים ושחיקת המפרק חמורה יהיה צורך בהתערבות ניתוחית.
למידע נוסף אודות אוסטאוארטריטיס
דורבן ברגל
דורבן ברגל (Heel Spur), הוא למעשה זיז גרמי, או לייתר דיוק דורבן בעקב בולט בחלקה הקדמי של עצם העקב. מדובר בתופעה שכיחה במיוחד החל מגיל 40 ומעלה, אשר באה לידי ביטוי בכאבים בתחתית העקב, במיוחד לאחר שקמים משכיבה או ישיבה ארוכה. בנוסף לכאבים, לעיתים קרובות יופיעו באזור העקב אדמומיות ונפיחויות. במקרים מסוימים, הכאבים אף יכולים להתפשט אל חלקים אחרים בכף הרגל.
על פי ההערכות, לכ-20 אחוז מהאוכלוסייה יש דורבן ברגל, אך עם זאת, לרוב לא יסבלו מכאבים ולכן לא יהווה בעיה ולא יצריך טיפול. במקרים בהם התופעה כרוכה בכאבים, ישנם מספר טיפולים שמרניים כגון נטילת תרופות, פיזיותרפיה הכוללת דיקור יבש/מערבי וזריקות להורדת דלקתיות, העשויים לפתור את בעיית הכאב ולאפשר תפקוד רגיל.
ברוב המקרים טיפול שמרני יפתור את הבעיה, אולם במידה והבעיה נמשכת, ניתן לעבור הליך ניתוחי להורדת הזיז הגרמי ובמידת הצורך – שיחרור חלקי של הפלאנטר פאסיה, רקמת חיבור עבה הנמשכת לאורך כף הרגל, מקדמת העקב עד לראשי עצמות המסרק.
נקע בקרסול
נקע בקרסול הינו פגיעה שכיחה ברצועות מפרק הקרסול. הוא מתרחש כאשר ישנו עומס גדול מדי על מערכת הרצועות המייצבות את הקרסול המוביל למתיחה או אף קריעה של הרצועות, למשל בעקבות תנועה חזקה בקרסול עם הפניה של כף הרגל פנימה, או לאחר נחיתה מקפיצה.
נקע בקרסול מלווה לרוב בכאבים ונפיחות בחלק הצידי-קדמי של הקרסול, בקשיים בתנועת הקרסול ובשטף דם תת-עורי. במקרים חמורים של נקע בקרסול, הרגל הפגועה מתקשה לשאת את משקל הגוף ולכן יש צורךבעזרים.
בדרך כלל הטיפול בנקע בקרסול כולל מנוחה, קירור, חבישה והגבהה של הקרסול. לרוב מומלץ להתחיל בתנועה משקמת כמה שיותר קרוב לנקיעת הקרסול, בתיאום עם הפיזיותרפיסט ובהדרכתו.
לאחר כמה ימי מנוחה, במידה והכאב לא עבר, מומלץ להתחיל בטיפול פיזיותרפי לשיקום הרצועות. במקרים של פגיעה חמורה, כמו למשל קרע נרחב של הרצועות וחוסר יציבות משמעותי של מפרק הקרסול, יהיה צורך בהתערבות כירורגית. יחד עם זאת
ברוב המקרים הטיפול השמרני הינו אפקטיבי ביותר וההחלמה מלאה.
קרע במיניסקוס
קרע במיניסקוס הוא פציעת ברך נפוצה היכולה להתרחש עקב פגיעה פתאומית, תנועה חדה תוך שינוי כיוון, או שחיקה ושינויים ניווניים במרוצת השנים.
המיניסקוס ממוקם במפרק הברך ותפקידו לבלום זעזועים העוברים מהקרקע דרך השוק וייצוב מפרק הברך. המיניסקוס משפיע על תנועת הברך במצבים של עמידה, או פעילויות גופניות מאומצות, ומאפשר הגנה ותנועה תקינה.
קרע במיניסקוס יכול לגרום לכאב רב, להגבלת התנועה ולקשיים בנשיאת משקל על הרגל. ניתן לאבחן קרע במיניסקוס ולקבל מושג לגבי חומרת הפציעה באמצעות בדיקה אצל אורטופד, בדיקה אצל פיזיותרפיסט ובדיקת .M.R.I.
ישנן שתי דרכים עיקריות לטיפול בקרעים במיניסקוס, בהתאם לחומרת הפציעה: טיפול ניתוחי וטיפול שמרני המורכב מתרופות וטיפול פיזיותרפיה.מומלץ להתחיל את הטיפול בקרעים במיניסקוס עם טיפול שמרני, כדי להקל על הכאב ולשפר את התנועה במפרק. במידה ויהיה צורך בסופו של דבר גם בהתערבות ניתוחית, טיפול הפיזיותרפיה יכין את הברך למצב אופטימלי עבור הניתוח ויאפשר משך החלמה קצר יותר.
למידע נוסף אודות קרע במיניסקוס
שברי מאמץ
שבר מאמץ (Stress Ftactures) הינו סדק/שבר לא שלם בעצם אשר נוצר בעקבות הפעלת עומס יתר על העצם במהלך תקופה ארוכה. במרבית המקרים, שברי מאמץ מתרחשים בעצמות הגפיים התחתונות כגון עצמות המסרק בכף הרגל ועצם השוקה. עם זאת, ניתן לראות שברי מאמץ גם בירך ובאגן
הסימפטומים של שברי מאמץ מתבטאים בצורת כאב באזור השבר בזמן פעילות גופנית ונפיחות ו\או רגישות באזורים מסוימים ברגליים. לרוב, כאבים אלו יופיעו בעיצומה של פעילות גופנית אך לעיתים הם יישארו גם בזמן שהגוף אינו פעיל. ניתן לאבחן שברי מאמץ באמצעות בדיקה גופנית וסיפור רקע, במידת הצורך בשילוב בדיקות דימות (מיפוי עצמות, צילום רנטגן או
M.R.I.
הטיפול בשברי מאמץ מורכב לרוב מהורדת העומס על העצם בשילוב טיפולי פיזיותרפיה, תזונה מיוחדת הכוללת ויטמין D וסידן, וחזרה לפעילות גופנית באופן מבוקר והדרגתי.
תסמונת I.T.B
תסמונת I.T.B – Ilio Tibial Band Syndrome היא אחת מהפציעות הנפוצות ביותר בקרב רצים למרחקים ומהווה כ- 12 אחוז מפציעות הריצה.
תסמונת זו יכולה להיגרם, בין היתר, על ידי "התשה" של הרצועה עקב שינויים מהירים של משטח האימון (מרך לקשה או משטוח למדרון), מרחק אימון רחוק מדי על משטח אחיד וקשה (כביש/מדרכה), או תדירות אימונים מוגזמת בשילוב זמני מנוחה קצרים מידי אשר מיועדים לתת לרקמה להיבנות מחדש.
התסמינים המזוהים עם I.T.B הינם כאב בחלק החיצוני של הברך אשר יכול גם להתפשט לחלקים גבוהים לאורך הרצועה. לעיתים הכאבים מלווים בנפיחות בברך או בעיבוי הרקמה. תסמינים אלו יופיעו לרוב עם תחילת הפעילות הגופנית וייעלמו לאחר תום הפעילות. במידה וכאבים אלו לא יטופלו, הם עלולים להחמיר מריצה לריצה עד שלבסוף יהיו מורגשים גם בזמן הליכה או אפילו בעת מנוחה.
טיפול בתסמונת I.T.B מערב פיזיותרפיה, ניהול עומסים נכון, תרופות נוגדות דלקת, דיקור יבש ושימוש במדרסים מיוחדים לנעליים.
סיאטיקה – כאבים מוקרנים לרגליים
ישנם כאבי רגליים שמקורם אינו ברקמות בהן מורגש הכאב, אלא באזור עמוד השדרה והאגן. ליקויים/בעיות אלה באזור עמוד השדרה והאגן קשורים לרוב בלחץ/פגיעה ברקמה עצבית שמעצבבת את הרגליים. ליקויים אלו עלולים להקרין כאבים לאורך הרגל אל האזורים המעוצבבים על ידי השלוחות העצביות שנפגעו באזור הגב והאגן.
דוגמא נפוצה במיוחד לפגיעה באזור עמוד השדרה, אשר יכולה להקרין כאב לאזור הרגליים, היא פריצת דיסק. זהו מצב אנטומי של שחיקה ברקמת הדיסק הבין-חולייתי הגורמת להתבלטות הדיסק מעבר לשוליים הטבעיים שלו. בליטה זו עלולה לייצר לחץ על שלוחה עצבית במקום וכתוצאה מזה לגרום להקרנת כאב לאורך העצב עד האזור הרלוונטי ברגל.
לרוב, פגיעה בדיסק אינה מלווה בכאבים או בהגבלות גופניות. עם זאת, במקרים מסוימים היא גורמת לכאב מקומי ובמקרים קיצוניים עלולה לגרום לכאב מקרין לאורך הרגל. טיפול בכאבים מוקרנים יתחיל מאבחון של מקור הבעיה ומקור ההקרנה. לאחר מציאת מקור הבעיה, יותאם שיקום פיזיותרפיה ממוקד בהתאם.
כאבי רגליים – סיכום
במאמר הזה סקרנו את הגורמים הנפוצים לכאבי רגליים, אולם ישנם מצבים רבים נוספים אשר עלולים לגרום לכאב באזור זה. חשוב אם כך, לאבחן בקפידה כאבי רגליים, במיוחד כאבים אקוטיים, או כאלו הנמשכים לאורך זמן אך הוחמרו באופן פתאומי, אצל גורם רפואי מוסמך ובהתאם לממצאים לקבוע את תכנית הטיפול המועדפת.
למרכז פיזיותרפיה צהלה נסיון רב באבחון כאבי רגליים ובניית תכנית טיפול מתאימה.


